近30年来,我国糖尿病的患病率迅速上升,并发症发病率居高不下。在糖尿病患者的血糖管理中,如何设定血糖目标值,践行糖尿病的综合管理,是临床医生普遍关注的问题。今天,第十二届诺和诺德糖尿病临床论坛在诺和诺德全球高级副总裁兼大中国区总裁周霞萍女士进行开场致辞下拉开帷幕,中日友好医院杨文英教授、南京鼓楼医院朱大龙教授、北京医院郭立新教授、解放军总医院陆菊明教授担任大会主席,多位内分泌大咖齐聚会场,以主题分享,专题讨论等丰富的互动形式对这两个问题进行了深入探讨。下面就看看他们都是怎么说的!





图1.周霞萍女士,杨文英教授,朱大龙教授,郭立新教授,陆菊明教授
01.立足循证,血糖多维管理是基础
2020年ADA指南明确指出血糖控制是糖尿病管理的基础[1],空腹血糖(FPG)、餐后血糖(PPG)和糖化血红蛋白(HbA1c)在糖尿病前期及糖尿病诊断及管理中的作用一直是研究热点。DCCT/EDIC与UKPDS研究确立HbA1c作为评估血糖控制的“金标准”[2-4]。但HbA1c不能反映血糖的波动及很短期内血糖控制状况,且多种因素可影响HbA1c的测定结果。多项研究显示,中国2型糖尿病(T2DM)患者的PPG增幅较西方人群更大;而在HbA1c水平较高时,PPG对整体血糖控制的贡献度更高。故而不同血糖指标在中国人群中的意义仍待探讨[5-7]。

(苏青教授)
《中国成人2型糖尿病患者糖化血红蛋白控制目标及达标策略专家共识 》2020版认为随着一些新型降糖药的问世,临床医师已有能力使很多患者在不增加低血糖风险和体重的情况下将HbA1c降到7.0%以下(即“安全达标”)。上海交通大学医学院附属新华医院的苏青教授指出共识推荐,HbA1c达标是所有T2DM患者降糖治疗的共同目的,但HbA1c的目标值则应因人而异,对于一般成人T2DM患者,HbA1c控制目标为<7%;且HbA1c控制目标应遵循个体化原则;共识建议在对T2DM患者管理中,规避降糖治疗的风险固然重要,但也不应忽视降糖治疗的获益,尤其是微血管获益。将HbA1c水平作为选择降糖药物的依据之一,如患者目前的HbA1c水平与其目标值的差值≥1%时,宜考虑选择降糖作用较强的药物[8-9]。

(陈丽教授)
中国心脏代谢疾病及肿瘤队列研究(4C研究),是由宁光院士团队牵头的一项全国性大规模前瞻性队列研究,该研究探索并比较FPG,2h餐后血糖(2h-PG)和HbA1c与糖尿病及其并发症如心血管疾病(CVD)、肿瘤和死亡的相关性。山东大学齐鲁医院陈丽教授对此研究进行了详细的分析解读,指出4C研究结果提示:2h-PG较FPG和HbA1c与糖尿病发病的相关性更强;2h-PG是CVD、肿瘤及全因死亡的独立危险因素;2h-PG对糖尿病及其并发症的预测有重要价值。故在糖尿病患者的临床管理中,同时控制餐后血糖和空腹血糖的治疗方案有利于糖尿病患者的全面血糖控制[10]。
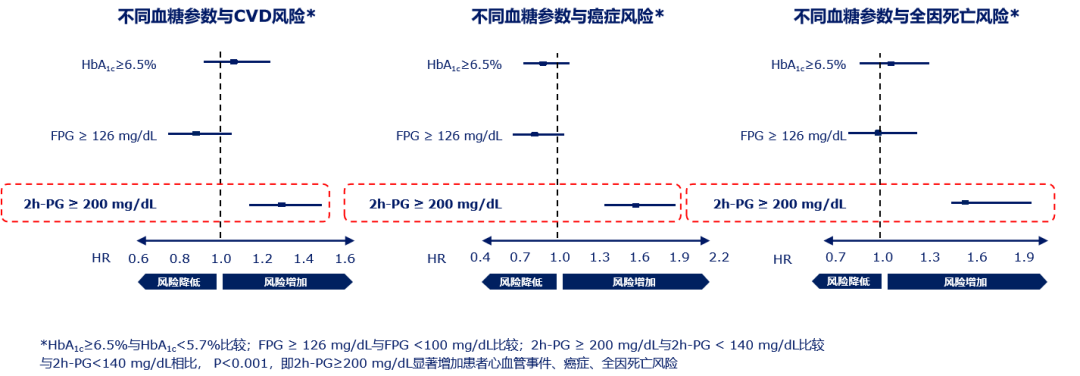
图1 PPG是CVD、肿瘤及全因死亡的独立危险因素
02.聚焦前沿,综合管理是关键
糖尿病长期治疗的目标是通过良好的血糖及代谢控制达到预防慢性并发症、提高患者生活质量、延长寿命。相比于非糖尿病人群,糖尿病人群寿命显著缩短,糖尿病不仅增加心血管死亡风险,亦显著增加肾脏相关死亡风险,糖尿病患者应进行心-肾-代谢的综合管理[11-12]。steno-2研究发现多因素综合管理包括降压、降脂、减重、降糖,能够显著降低心血管事件和肾脏事件的风险,显著的改善糖尿病患者的预后[13]。尽管多因素的标准治疗被证实有效,但是多因素达标是非常困难的,美国NHANSE的流行病学调查数据,各代谢指标都达标比例低,约为20%。所以多因素综合管理是临床治疗中的难点及重点[14-15]。
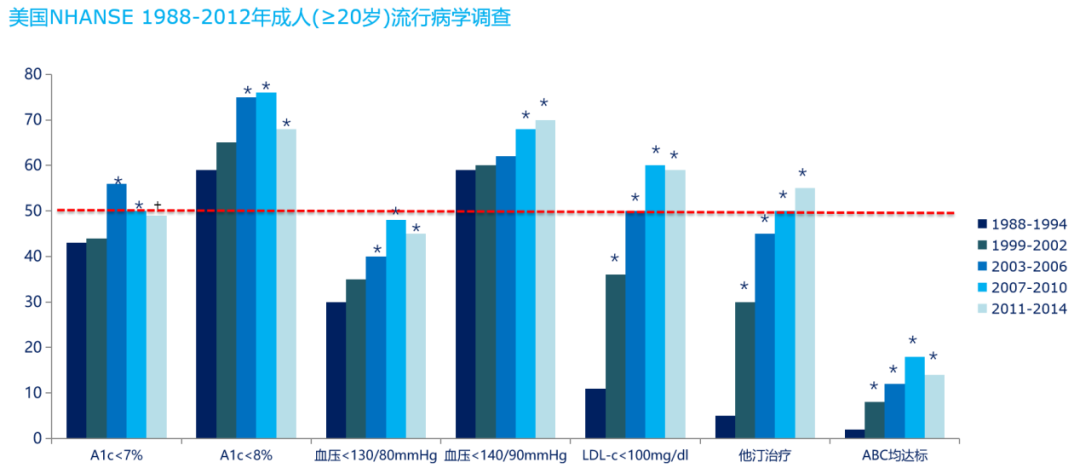
图2 各代谢指标控制情况并不理想

(纪立农教授)
北京大学人民医院纪立农教授指出随着CVOT的开展,新型降糖药物为心血管和肾脏的保护带来新的希望。研究证实利拉鲁肽等数个胰高血糖素样肽-1受体激动剂(GLP-1RA)以及钠葡萄糖共转运蛋白-2抑制剂(SGLT-2i)显示出明确的心血管保护和肾脏保护作用,除降低主要心血管不良事件(MACE)风险外,其中利拉鲁肽和恩格列净还能进一步降低心血管死亡风险,为T2DM患者心-肾-代谢的综合管理提供了有力支持[16-17]。SGLT-2i肾脏保护作用的机制主要为利尿;而GLP-1RA则包括了抗动脉粥样硬化,改善肾脏大血管病变导致的缺血;改善代谢、抗炎、利钠利尿等,同时GLP-1RA可通过多条信号通路可以减少入球小动脉的扩张和出球小动脉的收缩,从而改善肾小球的高滤过状态;对于已经受损的肾脏,GLP-1RA能改善纤维化的病变,从而延缓肾脏病变的进展[18-20]。在心血管保护方面,GLP-1RA与SGLT-2i可能通过不同机制发挥作用,GLP-1RA主要改善管路,SGLT-2i主要减少心脏负荷,改善泵功能[21]。

(高妍教授)
北京大学第一医院高妍教授也强调了GLP-1RA可显著降低糖尿病患者的HbA1c、体重、血压及低密度脂蛋白(LDL-C)水平;基础研究显示GLP-1RA可通过多个作用机制降低多种动脉粥样硬化危险因素,包括抑制动脉粥样硬化过程中的炎症反应;减轻氧化LDL(ox-LDL)诱导的血管内皮损伤;抑制晚期糖基化终末产物(AGE)诱导的冠状动脉平滑肌细胞改变;减少高血脂、糖尿病导致的动脉硬化斑块形成;抑制血小板激活和聚集等[22-25]。一项纳入目前所有GLP-1RA类药物CVOT结果的meta分析显示:GLP-1RA类药物可显著减少T2DM合并心血管高风险患者的3P-MACE发生风险。真实世界研究同样显示GLP-1RA减少MACE发生率及心血管死亡率[26-27]。
2020年ADA指南强调了对心-肾-代谢的综合管理,对于以ASCVD为主的T2DM患者,推荐有心血管获益的GLP-1RA或SGLT-2i,对于以心衰或CKD为主的T2DM患者,推荐有心血管获益的SGLT-2i或GLP-1RA[1]。
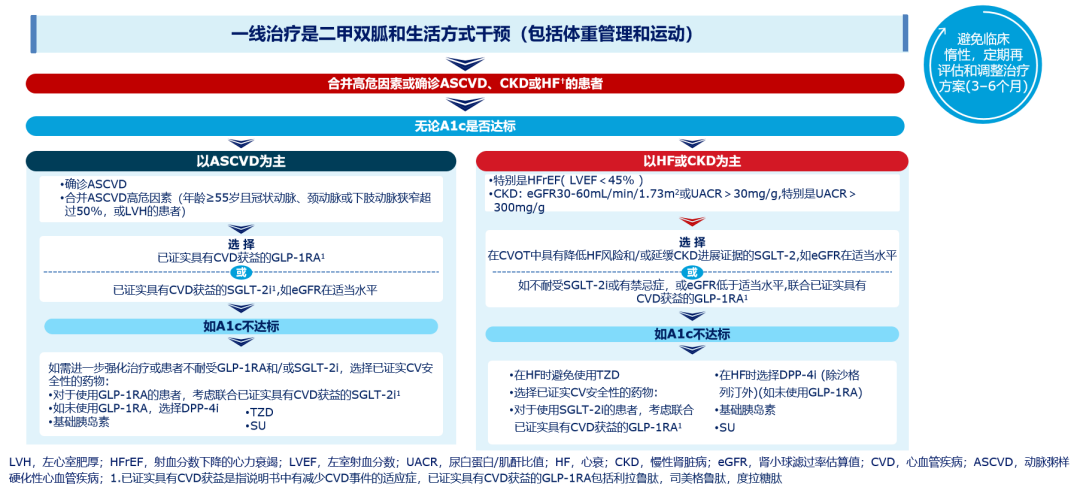
图3 2020 ADA指南

(许樟荣教授)
除心血管及肾脏事件外,糖尿病足也是严重影响患者生活质量及死亡风险的主要事件。战略支援部队特色医学中心许樟荣教授结合《2019 IWGDF实践指南:糖尿病足的预防和管理》强调糖尿病足管理应以防治结合,预防为主;基础治疗与局部治疗联合[28]。基础治疗以控制好高血糖、高血压,纠正血脂异常,保护重要器官功能,纠正营养不良为核心;局部以清创、改善血供、抗感染、减压、更换敷料为辅助。目前临床上对糖尿病足的管理仍有很大不足,需贯彻和落实糖尿病足临床指南,对糖尿病患者的生活质量和预后都至关重要。
总结:
在T2DM管理治疗中,HbA1c达标是所有患者降糖治疗的共同目标,同时控制FPG和PPG的治疗方案更有利于糖尿病患者的全面血糖控制。相比于非糖尿病人群,糖尿病人群寿命显著缩短,糖尿病不仅增加心血管死亡风险,亦显著增加肾脏相关死亡风险,糖尿病患者应进行心-肾-代谢的综合管理。故在方案选择时,我们希望能实现个体化治疗,即根据患者的年龄、病程、健康状况、药物不良反应风险等因素实施分层管理,并对血糖控制的风险/获益比、可及性等方面进行科学评估,以期达到最合理的平衡实现获益降糖,减少慢性并发症提高患者远期获益。

